Иксодовый клещевой боррелиоз (болезнь Лайма)
Болезнь Лайма (иксодовый клещевой боррелиоз, системный клещевой боррелиоз, лайм-боррелиоз) — природно-очаговая инфекционная болезнь с трансмиссивным механизмом передачи возбудителя, характеризующаяся преимущественным поражением кожи, нервной системы, сердца, суставов и склонностью к хроническому течению.
Коды по МКБ -10
А69.2. Болезнь Лайма. Хроническая мигрирующая эритема, вызванная Borrelia burgdorferi.
L90.4. Акродерматит хронический атрофический.
М01.2. Артрит при болезни Лайма.
Этиология (причины) болезни Лайма
Возбудитель — грамотрицательная спирохета комплекса Borrelia burgdorferi sensu lato семейства Spirochaetaceaе рода Borreliae. B. burgdorferi — самая крупная из боррелий: её длина — 10–30 мкм, диаметр — около 0,2–0,25 мкм.
Она способна активно передвигаться с помощью жгутиков. Микробная клетка состоит из протоплазматического цилиндра, который окружён трёхслойной клеточной мембраной, содержащей термостабильный ЛПС со свойствами эндотоксина. Различают три группы антигенов боррелий: поверхностные (OspA, OspB, OspD, OspE и OspF), жгутиковый и цитоплазматический.
Боррелии выращивают на специально созданной жидкой питательной среде, обогащённой аминокислотами, витаминами, альбумином бычьей и кроличьей сыворотки и другими веществами (среда BSK).
На основе методов молекулярной генетики выделено более десяти геномных групп боррелий, относящихся к комплексу Borrelia burgdorferi sensu lato. Для человека патогенны B. burgdorferi sensu stricto, B. garinii и B. afzelii. Разделение возбудителя на геномные группы имеет клиническое значение. Так, В. burgdorferi sensu striсto ассоциируется с преимущественным поражением суставов, B. garinii — c развитием менингорадикулита, В. afzelii — с кожными поражениями.
Боррелии малоустойчивы в окружающей среде: гибнут при высыхании; хорошо сохраняются при низких температурах; при температуре 50 °С гибнут в течение 10 мин; погибают под действием ультрафиолетового облучения.
Эпидемиология болезни Лайма
Географическое распространение болезни Лайма сходно с ареалом клещевого энцефалита, что может привести к одновременному заражению двумя возбудителями и развитию микст-инфекции.
Резервуар возбудителя — мышевидные грызуны, дикие и домашние животные; птицы, распространяющие инфицированных клещей при миграционных перелётах. Передача боррелий человеку осуществляется через укусы иксодовых клещей: I. ricinus, I. persulcatus — в Европе и Азии; I. scapularis, I. pacificus — в Северной Америке.
Клещи могут нападать на человека во всех стадиях жизненного цикла: личинка → нимфа → имаго. Установлена возможность трансовариальной и трансфазовой передачи возбудителя у клещей.

Стадии развития иксодового клеща
Весенне-летняя сезонность болезни обусловлена периодом активности клещей (май–сентябрь). Естественная восприимчивость людей близка к абсолютной. Случаи заболевания регистрируются среди всех возрастных групп. Чаще болеет взрослое трудоспособное население.
Постинфекционный иммунитет нестерильный; возможно повторное заражение.
Патогенез болезни Лайма
Из места укуса со слюной клеща боррелии проникают в кожу, вызывая развитие мигрирующей кольцевидной эритемы. После размножения возбудителя в области входных ворот происходит гематогенная и лимфогенная диссеминация в лимфатические узлы, внутренние органы, суставы, ЦНС. При этом наблюдается частичная гибель боррелий с высвобожением эндотоксина, обусловливающего явления интоксикации (недомогание, головная боль, отсутствие аппетита, лихорадка).
B. burgdorferi стимулируют выработку различных медиаторов воспаления (ИЛ-1, ИЛ-6, ФНО-α), участвующих в развитии лайм-артритов. В патогенезе нейроборрелиоза предполагается участие аутоиммунных реакций. Существенное значение имеют процессы, связанные с накоплением специфических иммунных комплексов, содержащих антигены спирохет, в синовиальной оболочке суставов, дерме, почках, миокарде. Иммунный ответ у больных относительно слабый. В ранние сроки заболевания начинают вырабатываться IgМ, содержание которых достигает максимального уровня на 3–6-й неделе болезни. IgG обнаруживаются позднее; их концентрация увеличивается через 1,5–3 мес после начала болезни.
Клиническая картина (симптомы) болезни Лайма
Инкубационный период 5–30, чаще — 10–14 дней.
Единой классификации болезни Лайма нет. Наиболее распространена клиническая классификация (табл. 17-42).
Таблица 17-42. Клиническая классификация болезни Лайма
| Течение | Стадия | Степень тяжести |
| Субклиническое | – | – |
| Острое | Ранняя локализованная инфекция Ранняя диссеминированная инфекция | Лёгкая Средней тяжести Тяжёлая |
| Хроническое | Ремиссия Обострение | – |
Наиболее частый вариант — субклиническое течение инфекции. Факт заражения подтверждают нарастанием титра специфических антител в парных сыворотках. Острое течение (от нескольких недель до 6 мес) включает в себя две последовательные стадии — раннюю локализованную инфекцию и раннюю диссеминированную инфекцию.
Хроническая форма болезни может длиться пожизненно.
Основные клинические проявления болезни Лайма в зависимости от стадии заболевания представлены в табл. 17-43.
Таблица 17-43. Клинические проявления болезни Лайма на разных этапах инфекционного процесса
| Поражение органов и систем | Ранняя локализованная инфекция | Ранняя диссеминированная инфекция | Хроническая инфекция |
| Общеинфекционные проявления | Гриппоподобный синдром | Слабость, недомогание | Синдром хронической усталости |
| Лимфатическая система | Регионарный лимфаденит | Генерализованная лимфаденопатия | – |
| Кожа | Мигрирующая эритема | Вторичные эритема и экзантема | Доброкачественная лимфоцитома кожи; хронический атрофический акродерматит |
| Сердечно-сосудистая система | – | Атриовентрикулярная блокада; миокардит | – |
| Нервная система | – | Менингит; менингоэнцефалит; невриты черепных нервов; радикулоневриты; синдром Баннварта | Энцефаломиелит; радикулопатии; церебральные васкулиты |
| Опорно-двигательный аппарат | Миалгии | Мигрирующие боли в костях, суставах, мышцах; первые атаки артрита | Хронический полиартрит |
Стадия ранней локализованной инфекции
Начало заболевания острое или подострое. Первые симптомы болезни неспецифичны: утомляемость, озноб, жар, повышение температуры, головная боль, головокружение, слабость, ломота в мышцах, боли в костях и суставах. Нередко на фоне интоксикации возникают катаральные явления (першение в горле, сухой кашель и др.), являющиеся причиной диагностических ошибок.
Основное проявление ранней локализованной стадии болезни Лайма — мигрирующая эритема на месте укуса клеща.
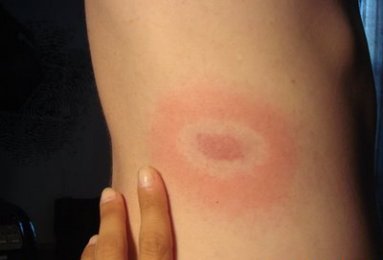
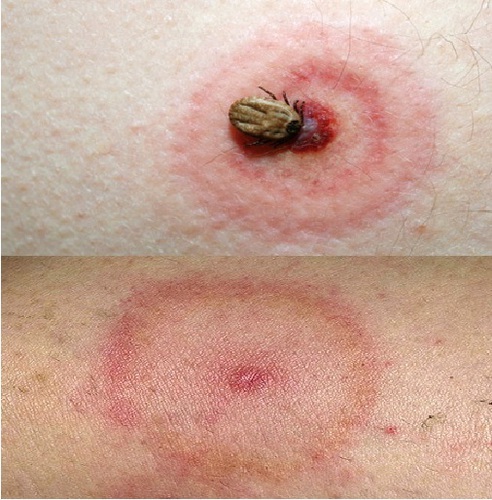
Мигрирующая клещевая эритема
В течение нескольких дней участок покраснения расширяется (мигрирует) во все стороны. Другие симптомы острого периода изменчивы и преходящи. Возможно уртикарная сыпь, небольшие преходящие красные точечные и кольцевидные высыпания и конъюнктивит. У одной трети больных отмечают увеличение лимфатических узлов, близких к входным воротам инфекции. У некоторых больных эритема отсутствует, тогда в клинической картине наблюдаются только лихорадка и общеинфекционный синдром.
Исходом I стадии может быть полное выздоровление, вероятность которого значительно возрастает при проведении адекватной антибактериальной терапии. В противном случае даже при нормализации температуры и исчезновении эритемы болезнь переходит в стадию диссеминированной инфекции.
Стадия ранней диссеминированной инфекции
Развивается через несколько недель или месяцев после окончания стадии ранней локализованной инфекции. Гематогенное распространение инфекции чаще всего сопровождается изменениями со стороны нервной и сердечно-сосудистой системы, кожных покровов. Поражение нервной системы обычно происходит на 4–10-й неделе болезни и выражается в развитии невритов черепных нервов, менингита, радикулоневрита, лимфоцитарного менингорадикулоневрита (синдром Баннварта). Синдром Баннварта — вариант нейроборрелиоза, распространённый в Западной Европе. Ему свойственны вялое течение, выраженные радикулярные (преимущественно ночные) боли, лимфоцитарный плеоцитоз в СМЖ.
Поражения сердца при лайм-боррелиозе довольно разнообразны: это нарушения проводимости (например, атриовентрикулярная блокада — от I степени до полной поперечной блокады), ритма, миокардит, перикардит.
В этот период у больных возникают преходящие множественные эритематозные высыпания на коже. Реже обнаруживают паротит, поражения глаз (конъюнктивит, ирит, хориоидит, ретинит, панофтальмит), органов дыхания (фарингит, трахеобронхит), мочеполовой системы (орхит и др.).
Стадия хронической инфекции
Хроническому течению болезни Лайма свойственно преимущественное поражение суставов, кожи и нервной системы.
Обычно у больных наблюдают прогрессирующие артралгии, сменяющиеся хроническим полиартритом. У большинства пациентов рецидивы артрита отмечают на протяжении ряда лет.
В некоторых случаях хроническая инфекция протекает в виде доброкачественной лимфоцитомы кожи и хронического атрофического акродерматита.
Доброкачественная лимфоцитома кожи характеризуется узелковыми элементами, опухолями или нечётко отграниченными инфильтратами. Хроническому атрофическому акродерматиту свойственна атрофия кожи, которая развивается после предшествующей воспалительно-инфильтративной стадии.
При хронической инфекции нарушения со стороны нервной системы развиваются в интервале от одного года до десяти лет после начала заболевания. К поздним поражениям нервной системы относят хронический энцефаломиелит, полинейропатию, спастический парапарез, атаксию, хроническую аксональную радикулопатию, расстройства памяти и деменцию.
Хроническое течение болезни Лайма характеризуется чередованием периодов ремиссий и обострений, после которых в инфекционный процесс вовлекаются другие органы и системы.
Диагностика болезни Лайма
При сборе анамнеза и осмотре пациента обращают внимание на:
· сезонность (апрель–август);
· посещение эндемичных районов, леса, нападение клещей;
· лихорадку;
· наличие сыпи на теле, эритемы в месте укуса клеща;
· ригидность мышц шеи;
· признаки воспаления суставов.
Лабораторные методы исследования при подозрении на болезнь Лайма
В остром периоде болезни для общего анализа крови характерны повышение СОЭ, лейкоцитоз. При наличии тошноты, рвоты, ригидности мышц затылка, положительном симптоме Кернига показана спинномозговая пункция с микроскопическим исследованием СМЖ (окрашивание мазка по Граму; подсчёт форменных элементов, бактериологическое исследование, определение концентрации глюкозы и белка).
Инструментальные методы исследования
• При поражении нервной системы:
- методы нейровизуализации (МРТ, КТ) — при затяжном неврите черепных нервов;
- ЭНМГ — для оценки динамики заболевания.
• При артритах — рентгенологическое исследование поражённых суставов.
• При поражении сердца — ЭКГ, ЭхоКГ.
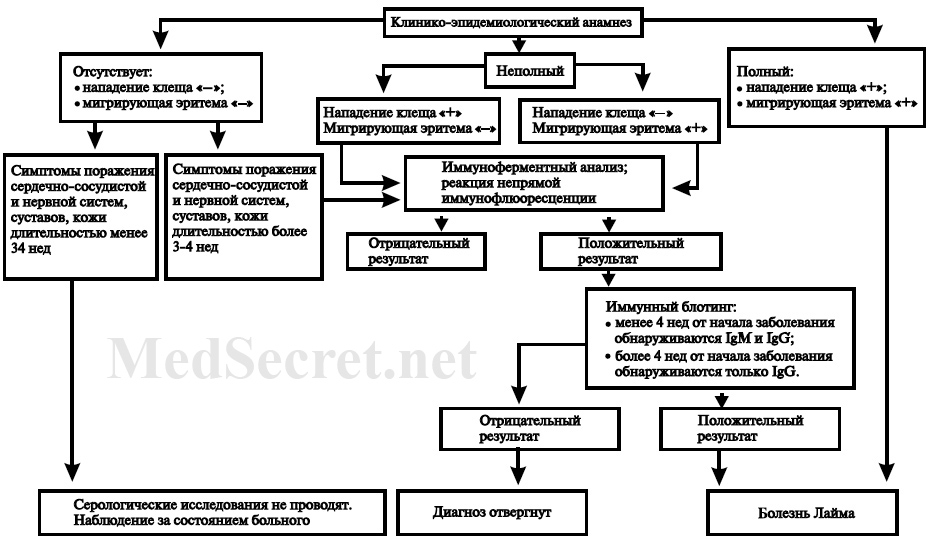
Отсутствие эритемы в остром периоде болезни затрудняет клиническую диагностику болезни Лайма, поэтому в таких случаях важную роль играет специфическая диагностика (рис. 17-8).
Специфическая лабораторная диагностика болезни Лайма
Для лабораторной диагностики используют следующие методы: обнаружение фрагментов ДНК в ПЦР и определение антител к боррелиям.
В настоящее время изучается эффективность ПЦР-диагностики в разных стадиях заболевания, разрабатываются методы исследования различных биологических субстратов (кровь, моча, СМЖ, синовиальная жидкость, биоптаты кожи).
В связи с этим ПЦР пока не включена в стандарт диагностики лайм-боррелиоза, а используется в научных целях.
Основу диагностического алгоритма болезни Лайма составляет серологическая диагностика (ИФА, РНИФ). Для исключения ложноположительных реакций в качестве подтверждающего теста используют иммуноблоттинг. Исследования на наличие антител к боррелиям желательно проводить в динамике в парных сыворотках, взятых с интервалом в 2–4 нед.
Дифференциальная диагностика болезни Лайма
Мигрирующая эритема — патогномоничный симптом лайм-боррелиоза, обнаружения которого достаточно для постановки окончательного диагноза (даже без лабораторного подтверждения). Затруднения в диагнозе вызывают формы заболевания, протекающие без эритемы, а также хронические поражения сердечно-сосудистой, нервной, опорно-двигательной системы и кожи.
Дифференциальную диагностику проводят с другими трансмиссивными заболеваниями со сходным ареалом распространения (см. табл. 18-47 на с. 903).
Изолированное поражение суставов необходимо дифференцировать от инфекционного артрита, реактивного полиартрита, а в сочетании с патологией кожи — от коллагеноза. В отдельных случаях болезнь Лайма дифференцируют от острого ревматизма, при неврологических нарушениях — от других воспалительных заболеваний периферической и ЦНС. При развитии миокардита, АВ-блокады нужно исключить инфекционный миокардит другой этиологии. Основу дифференциальной диагностики в этих случаях составляют серологические исследования на наличие антител к боррелиям.
Рис. 17-8. Алгоритм клинико-лабораторной диагностики лайм-боррелиоза.
Показания к консультации других специалистов
• Невропатолог — при поражении ЦНС и периферической нервной системы.
• Кардиолог — при гипотонии, одышке, нарушениях ритма сердца, изменениях на ЭКГ.
• Дерматолог — при экзантеме и воспалительно-пролиферативных заболеваниях кожи.
• Ревматолог — при отёках, болях в суставах.
Пример формулировки диагноза
А69.2. Болезнь Лайма, острое течение, стадия ранней локализованной инфекции. Мигрирующая эритема средней степени тяжести.
Показания к госпитализации
Больные лайм-боррелиозом не представляют эпидемической опасности. Госпитализации подлежат следующие категории больных:
· со среднетяжёлым и тяжёлым течением болезни;
· при подозрении на микст-инфекцию с вирусом клещевого энцефалита;
· при отсутствии эритемы (для проведения дифференциальной диагностики).
Лечение болезни Лайма
Режим. Диета
Режим активности больного определяется тяжестью течения заболевания:
палатный режим — при лёгком, среднетяжёлом течении болезни;
постельный режим — при тяжёлом течении, миокардите, нарушениях ритма сердца, менингоэнцефалите, полиартрите.
Специальной диеты для больных не требуется (стол № 15).
Медикаментозное лечение болезни Лайма
Основу лечения составляют антибактериальные препараты, дозы и длительность приёма которых определяются стадией и формой болезни (табл. 17-44).
Своевременно начатое лечение способствует быстрому выздоровлению и предупреждает хронизацию процесса.
Таблица 17-44. Схемы антибиотикотерапии болезни Лайма
| Характер течения | Форма | Препарат | Разовая доза | Способ введения | Кратность приёма | Длительность, сут |
| Острое | Стадия ранней локализованной инфекции | Основной препарат — доксициклин | 0,1 г | Внутрь | 2 | 10 |
| Препараты выбора | ||||||
| Амоксициллин | 0,5 г | Внутрь | 3 | 10 | ||
| Цефиксим | 0,4 г | Внутрь | 1 | 10 | ||
| Азитромицин | 0,5 г | Внутрь | 1 | 10 | ||
| Амоксиклав | 0,375 г | Внутрь | 3 | 10 | ||
| Острое | Стадия ранней диссеминированной инфекции | Основной препарат — цефтриаксон | 2 г | Внутримышечно | 1 | 14 |
| Альтернативные препараты | ||||||
| Цефотаксим | 2 г | Внутримышечно | 3 | 14 | ||
| Пенициллин | 0,5–2 млн ЕД | Внутримышечно | 8 | 14 | ||
| Доксициклин | 0,2 г | Внутрь | 1 | 14 | ||
| Амоксициллин | 0,5 г | Внутрь | 3 | 14 | ||
| Хроническое течение | – | Основной препарат — цефтриаксон | 2 г | Внутримышечно | 1 | 21 |
| Препараты выбора | ||||||
| Цефотаксим | 2 г | Внутримышечно | 3 | 21 | ||
| Пенициллин | 2–3 млн ЕД | Внутримышечно, внутривенно | 6–8 | 21 | ||
В случаях микст-инфекции (лайм-боррелиоз и клещевой энцефалит) наряду с антибиотиками применяют иммуноглобулин против клещевого энцефалита в расчётных дозах.
Дезинтоксикационную терапию проводят по общим принципам. По индивидуальным показаниям применяют сосудистые средства, антиоксиданты.
В период реабилитации проводят гипербарическую оксигенацию, ЛФК, массаж. Санаторно-курортное лечение показано пациентам в стадии ремиссии при хроническом течении с поражением костно-суставной и нервной системы.
Прогноз
Прогноз для жизни благоприятный. При поздно начатой или неадекватной терапии заболевание прогрессирует, приобретает хроническое течение и часто приводит к инвалидизации.
Примерные сроки нетрудоспособности
Острое течение, стадия ранней локализованной инфекции — 7–10 дней.
Острое течение, стадия ранней диссеминированной инфекции — 15–30 дней.
Диспансеризация
Диспансерное наблюдение в условиях поликлиники осуществляет врач общей практики или врач-инфекционист в течение 2 лет. В случае перенесённой микст-инфекции с клещевым энцефалитом срок диспансерного наблюдения увеличивают до 3 лет.
При осмотре больных особое внимание уделяют состоянию кожных покровов, костно-суставной, сердечно-сосудистой и нервной системы. При отсутствии жалоб и падении титров антител к B. burgdorferi больных снимают с диспансерного учёта.
Памятка для пациента с болезнью Лайма
Заражение болезнью Лайма происходит только при укусе инфицированным клещом. К клещевому боррелиозу восприимчивы все люди, независимо от возраста и пола. Инкубационный период — 10–14 дней. Течение болезни разнообразно. На первом этапе заболевания, длящемся до одного месяца, возможны недомогание, лихорадка, мышечные боли. Основной симптом — покраснение кожи в месте укуса клеща, постепенно увеличивающееся в размерах и достигающее 60 см в диаметре. Второй этап (1–6 мес) характеризуется развитием неврологических и сердечно-сосудистых осложнений. На позднем этапе заболевания (более 6 мес) развиваются суставные, кожные и другие воспалительные процессы. Основное средство лечения болезни на всех этапах — антибиотики.
Профилактика болезни Лайма
Специфической профилактики не разработано.
Мероприятия по предупреждению заражения:
· акарицидная обработка лесопарковых зон, мест массового отдыха людей, локальная обработка наиболее посещаемых лесных зон;
· ношение защитной одежды при прогулках в лесу;
· индивидуальное применение репеллентов;
· само- и взаимоосмотры после посещения леса;
· немедленное удаление обнаруженного клеща и обработка места укуса йодной настойкой;
· исследование клеща на наличие боррелий и вируса клещевого энцефалита в лаборатории;
· обращение к врачу при обнаружении первых признаков заболевания (повышение температуры тела, покраснение кожи в месте укуса).
Для экстренной профилактики применяют антибиотики различных групп: доксициклин, бициллин-3, амоксициллин, амоксициллин тригидрат + клавулановая кислота.