Марсельская лихорадка
Марсельская лихорадка (Marseilles febris, ixodorickettsiosis, марсельский риккетсиоз, папулёзная лихорадка, болезнь Кардуччи–Ольмера, лихорадка клещевая, средиземноморская и др.) — острый зоонозный риккетсиоз с трансмиссивным механизмом передачи возбудителя, характеризующийся доброкачественным течением, наличием первичного аффекта и распространённой макулопапулёзной сыпью.
Код по МКБ -10
A77.1. Пятнистая лихорадка, вызываемая Rickettsia conorii.
Этиология (причины) марсельской лихорадки
Возбудитель — палочковидная грамотрицательная бактерия Rickettsia conorii. Облигатный внутриклеточный паразит; размножается в культуре тканей (в желточном мешке куриного эмбриона) и при заражении лабораторных животных (в клетках мезотелия). Патогенен для морских свинок, обезьян, кроликов, сусликов, белых мышей и белых крыс. По антигенным свойствам близок к другим возбудителям группы клещевых пятнистых лихорадок. Может паразитировать в цитоплазме и ядрах клеток хозяина. У больных возбудитель выявляют в крови в первые дни лихорадочного периода, в первичном аффекте и в розеолах кожи.
В окружающей среде неустойчив.
Эпидемиология марсельской лихорадки
Основной переносчик — собачий клещ Rhipicephalus sanguineus, в организме которого они сохраняются до 1,5 года; характерна трансовариальная передача возбудителя.
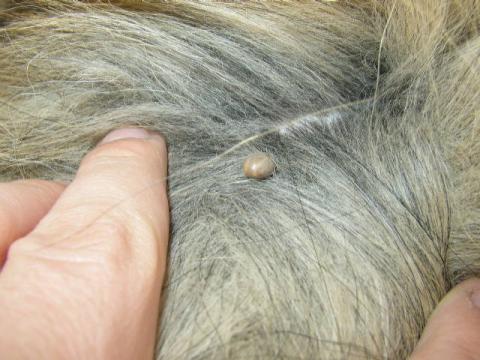
Переносчиками могут быть и другие клещи (Rhipicephalus simus, Rh. everbsi, Rh. appendiculatus). Резервуар возбудителя — многие виды домашних и диких животных (например, собаки, шакалы, ежи, грызуны). Сезонность марсельской лихорадки (май–октябрь) также обусловлена особенностью биологии собачьего клеща (в этот период значительно увеличивается их количество и повышается активность). Человеку возбудитель передаётся при присасывании клеща, однако возможно заражение при раздавливании и втирании в кожу инфицированных клещей. Собачий клещ относительно редко нападает на человека, поэтому заболеваемость носит спорадический характер. Заболевание диагностируют в основном среди владельцев собак. Случаи марсельской лихорадки регистрируют в странах Средиземноморья, на побережье Чёрного моря, в Индии. В Астраханской области распространена астраханская риккетсиозная лихорадка (АРЛ — вариант марсельской лихорадки), рассматриваемая по ряду эпидемиологических, экологических и клинических критериев как самостоятельная нозологическая форма. Случаев передачи возбудителя от человека к человеку не выявлено. Постинфекционный иммунитет устойчивый.
Патогенез марсельской лихорадки
Начало заболевания обусловлено развитием риккетсиемии и токсинемии.
Возбудитель проникает через кожу или слизистые оболочки носа и конъюнктивы. На месте внедрения формируется первичный аффект («чёрное пятно»), выявляемый вскоре после укуса клещом (за 5–7 сут до возникновения симптомов заболевания). Через лимфатическую систему риккетсии сначала попадают в регионарные лимфатические узлы (вызывают лимфоаденит), а затем в кровь (поражают эндотелий капилляров и венул). При этом возникают изменения, схожие с выявляемыми при эпидемическом сыпном тифе, однако количество гранулём (узелков) меньше и некротические изменения выражены слабее.
Клиническая картина (симптомы) марсельской лихорадки
Инкубационный период относительно короткий (3–7 сут).
Классификация
Выделяют четыре периода:
· инкубационный;
· начальный (до появления сыпи);
· разгара;
· выздоровления.
Основные симптомы марсельской лихорадки и динамика их развития
Особенность марсельской лихорадки — наличие первичного аффекта, выявляемого у большинства пациентов до начала заболевания. Первичный аффект сначала представляет собой очаг воспаления кожи с покрытым тёмной корочкой участком некроза диаметром 2–3 мм в центре. Размеры первичного аффекта постепенно увеличиваются до 5–10 мм к началу лихорадочного периода. Корочка отпадает лишь на 5–7-е сут после установления нормальной температуры. Открывшаяся небольшая язвочка постепенно эпителизируется (в течение 8–12 сут), после чего остаётся пигментированное пятно. Локализация первичного аффекта разнообразна (обычно на участках кожи, закрытых одеждой); может быть 2–3 очага. На субъективные ощущения в области первичного аффекта больные не жалуются. Примерно у трети из них возникает регионарный лимфаденит с небольшим увеличением и болезненностью лимфатических узлов. Начало заболевания острое, с быстрым повышением температуры до 38–40 °С. Лихорадка постоянного типа (реже ремиттирующая) сохраняется в течение 3–10 сут и сопровождается ознобом, сильной головной болью, общей слабостью, выраженной миалгией, а также артралгией и бессонницей. Возможна рвота. При осмотре выявляют гиперемию и некоторую одутловатость лица, инъекцию сосудов склер и слизистых оболочек зева.
Для разгара заболевания характерно появление экзантемы (на 2–4-е сутки его течения), выявляемой у всех больных. Сыпь возникает сначала на груди и животе, затем распространяется на шею, лицо, конечности; почти у всех больных её обнаруживают на ладонях и подошвах. Высыпания обильные (особенно на конечностях), состоят из пятен и папул, часть элементов подвергается геморрагическому превращению. У многих больных на месте папул возникают везикулы. На ногах сыпь наиболее обильна; её элементы ярче и крупнее, чем на других участках кожи.
Высыпания исчезают через 8–10 сут, оставляя после себя пигментацию кожи, сохраняющуюся иногда до 2–3 мес.
Выявляют брадикардию, небольшое снижение АД. Существенной патологии органов дыхания не развивается. Живот мягкий или (у некоторых больных) умеренно вздут, при пальпации безболезненный. У 50% больных в лихорадочном периоде выявляют задержку стула и очень редко жидкий стул. У некоторых пациентов выражено увеличение печени и, реже, селезёнки. Снижается суточный диурез и возникает протеинурия (особенно в первую неделю). В период реконвалесценции улучшается общее состояние и угасают все симптомы.
Осложнения марсельской лихорадки
Картина крови малохарактерная. Осложнения возникают редко. Возможно развитие пневмонии, тромбофлебита (как правило, у лиц пожилого возраста).
Диагностика марсельской лихорадки
Клиническая диагностика
При диагностике данного заболевания учитывают эпидемиологические предпосылки (пребывание в эндемичной местности, сезон, контакт с собаками, укусы клещами и др.). В клинической картине наибольшее значение имеет триада симптомов:
· первичный аффект («чёрное пятно»);
· регионарный лимфаденит;
· раннее появление обильной полиморфной сыпи по всему телу, включая ладони и подошвы.
Учитывают умеренную выраженность общей интоксикации и отсутствие тифозного статуса.
Специфическая и неспецифическая лабораторная диагностика
Лабораторное подтверждение диагноза основано на серологических реакциях: реакции связывания комплемента со специфическим антигеном (параллельно проводят реакцию и с другими риккетсиозными антигенами), РНГА. Предпочтение отдают рекомендованной ВОЗ РНИФ (минимальный достоверный титр — разведение сыворотки 1:40–1:64). Высокие титры специфических антител в РНИФ выявляют на 4–9-е сутки заболевания и на диагностическом уровне — не меньше 45 сут.
Дифференциальная диагностика
Марсельскую лихорадку дифференцируют от близких по клиническим проявлениям инфекционных болезней: крысиного, сыпного, брюшного тифа, паратифа, вторичного сифилиса, токсико-аллергического медикаментозного дерматита, а также от других экзантемных инфекционных патологий.
Пример формулировки диагноза
А77.1. Марсельская лихорадка, среднетяжёлое течение (РНИФ положительная в титре 1:128).
Показания к госпитализации
Показания к госпитализации — лихорадка, выраженная интоксикация, укус клеща, сыпь.
Лечение марсельской лихорадки
Режим. Диета
Режим постельный. Диета — стол № 13.
Медикаментозная терапия марсельской лихорадки
Как и при других риккетсиозах, наиболее эффективен тетрациклин (назначают внутрь по 0,3–0,4 г четыре раза в сутки в течение 4–5 сут). Применяют также доксициклин (по 0,2 г в первые сутки и по 0,1 г в последующие — до 3 суток после стабилизации температуры). При непереносимости антибиотиков тетрациклиновой группы назначают хлорамфеникол (по 0,5–0,75 г четыре раза в сутки в течение 4–5 сут).
Патогенетическое лечение направлено на устранение интоксикации и геморрагических проявлений. В зависимости от степени тяжести заболевания дезинтоксикацию проводят с помощью ЛС для приёма внутрь [цитраглюкосолан, регидрон (декстроза + калия хлорид + натрия хлорид + натрия цитрат)] или для внутривенного введения, учитывая возраст, массу тела, состояние кровеносной и мочевыделительной системы, в объёме от 200–400 мл до 1,5–2 л [натрия хлорида раствор сложный (калия хлорид + кальция хлорид + натрия хлорид), трисоль (натрия гидрокарбонат + натрия хлорид + калия хлорид), дисоль (натрия ацетат + натрия хлорид), ацесоль (натрия ацетат + натрия хлорид + калия хлорид)]. При выраженном геморрагическом синдроме (например, обильной геморрагической сыпи, кровоточивости дёсен, носовых кровотечениях) и наличии тромбоцитопении назначают аскорутин (аскорбиновая кислота + рутозид), кальция глюконат, менадиона натрия бисульфит, аскорбиновую кислоту, кальция хлорид, желатин, аминокапроновую кислоту.
Прогноз
Благоприятный. Летальные исходы редки.
Диспансеризация
Выписку больных проводят через 8–12 сут после нормализации температуры.
Профилактика марсельской лихорадки
Специфической профилактики не разработано.
В эпидемических очагах проводят обработку возможных мест обитания клещей инсектицидами (например, собак, собачьих будок), отлов бродячих собак.

