Инсулиновая помпа - это альтернативное решение для людей с диабетом, использующих интенсифицированную инсулинотерапию и регулярно проводящих самоконтроль. Устройство обеспечивает постоянное круглосуточное подкожное введение инсулина малыми дозами в соответствии с заранее запрограммированными значениями.
В инсулиновой помпе используется только один вид инсулина – ультракороткий. В базальном режиме помпа автоматически подает столько инсулина, сколько необходимо для поддержания нормального уровня глюкозы крови в течение 24 ч при диабете 1 типа.
Во время еды, когда потребность в инсулине повышается, дополнительное введение инсулина осуществляется путем нажатия соответствующей кнопки, что вызывает болюсное введение инсулина. В отличие от инъекций шприцами или шприц-ручками, при применении помпы имеется возможность использовать различные варианты болюсного введения, например, «растянутый» или «многопериодный» болюсы, когда одна часть инсулина вводится одномоментно, а другая на протяжении определенного времени.
Еще одно преимущество помповой терапии сахарного диабета в отсутствии многократных ежедневных инъекций – замена катетера проводится 1 раз в 2–3 дня, что самым положительным образом сказывается на психологическом состоянии пациентов и уменьшает травматизацию.
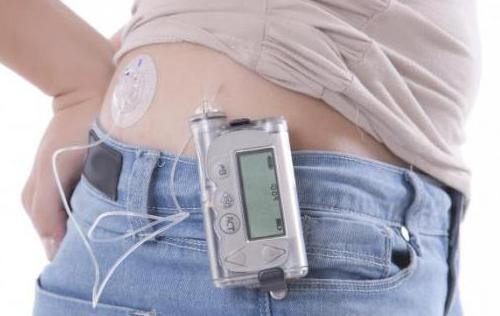
Инсулиновая помпа позволяет избежать ночных гипогликемий, феномена «утренней зари», эффективно снизить уровень гликозилированного гемоглобина. Компания «Рош» представляет две инсулиновые помпы на российском рынке: «Акку-Чек Спирит» и «Акку-Чек Д-Трон Плюс».

Инсулиновая помпа «Акку-Чек Спирит»
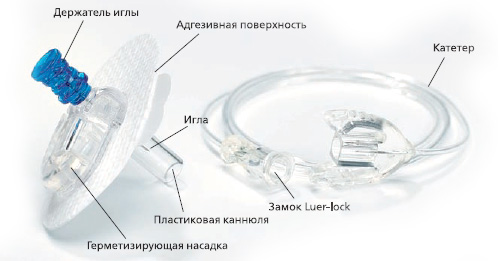
Инсулиновая помпа представляет собой компактное электронно-механическое устройство, в герметичном, противоударном корпусе которого располагается картридж с инсулином. Бесшумный микромотор под управлением двух процессоров каждые 3 мин двигает поршень внутри картриджа, обеспечивая подачу инсулина.
На тело пациента в определенном месте устанавливается маленькая канюля, которая фиксируется клейкой лентой, а мягкая гибкая трубочка вводится под кожу с помощью иглы проводника.
Основные характеристики инсулиновой помпы «Акку-Чек Спирит».
Варианты введения инсулина инсулиновой помпой
1. 4 варианта болюсного введения инсулина;
2. Возможность программировать 5 базальных профилей.
3. Минимальная доза инсулина – 0,1 ЕД в час.
4. Временное повышение и понижение подачи инсулина с шагом 10 % (диапазон 0–25 %).
Безопасность инсулиновой помпы
1. Система безопасности под управлением 2 микропроцессоров.
2. Более 9 млн проверок в сутки.
3. Интегрированная блокировка кнопок.
4. Акустические и вибросигналы, сопровождаемые текстом.
5. Защита от воды категории IPX8 (до 1 ч на глубине до 2,5 м).
Дополнительные функции инсулиновой помпы
1. Специальные пустые картриджи для самостоятельного заполнения позволяют использовать привычный инсулин.
2. Память – 30 последних болюсов, 30 временных базальных доз, 30 предупреждений, 30 суммарных суточных доз.
3. ИК-порт и дополнительное программное обеспечение.
Управление инсулиновой помпой
1. Простое управление с помощью 4-х тактильных кнопок.
2. Русифицированное меню.
3. Дисплей с подсветкой возможностью поворота на 180°.
Прогрессом в использовании помп стало применение быстродействующих аналогов инсулина (Лизпро и Аспарт), имеющих новые фармакокинетические характеристики, отличные от простого (короткого) инсулина.
Быстродействующие инсулины коммерчески доступны и обладают идеальными характеристиками для лечения сахарного диабета 1 типа с использованием помп. Быстрота действия этих препаратов позволяет достичь лучшей настройки инсулина на характер пищи без так называемого «хвостового эффекта», который бывает при введении обычного инсулина и проявляется поздней постпрандиальной гипогликемией. Было доказано, что Лизпро и Аспарт при применении в помпах уменьшают частоту гипогликемий, улучшают уровень гликированного гемоглобина, а через 3 мес. непрерывного применения помпы повышают возможности печени продуцировать глюкозу в ответ на глюкагон.
Расчет дозы инсулина при переходе на инсулиновую помпу
Принципы расчета дозы инсулина при переходе на инсулиновую помпу очень просты. За основу берется суточная доза инсулина, которая была на режиме болюс-базальной терапии. 75 % этой дозы используется в инсулиновой помпе, 50 % от нее идет на базисную дозу, 50 % – на болюсную. 50 % базисной дозы делится на 24 ч и устанавливается в помпе в режиме «базальный профиль». 50 % болюсной дозы распределяется равномерно между основными приемами пищи. При наличии у больного «феномена утренней зари» утром к базисной дозе добавляется 0,1 ЕД инсулина в час, при наличии гипогликемий в ночное время базисная доза уменьшается на 0,1 ЕД в час в ночное время. При гипергликемии в ночное время или более чем через 3 ч после приема пищи к базисной дозе добавляется 0,1 ЕД в час. При постпрандиальной гипо– или гипергликемии болюсная доза инсулина меняется аналогично тому, как менялась доза ИКД у данного больного на режиме множественных ежедневных инъекций (болюс-базал).
В случае отказа помпы по тем или иным причинам быстро, в течение нескольких часов, развивается декомпенсация диабета. Больному необходимо проверить поступление по инфузионной системе (отсоединив ее от катетера, установить 1–2 ЕД болюсной дозы инсулина и визуально проверить ее прохождение). При закупорке инфузионной системы – поменять ее на новую.
«Акку-Чек Комбо»
В настоящее время для более успешного осуществления лечения сахарного диабета применяют новые комбинированные системы, содержащие инсулиновую помпу и глюкометр, который одновременно выполняет функцию болюсного калькулятора. Необходимо выбрать вид пищи, уровень физической активности, и система даст рекомендации по дозе и типу болюсного инсулина, который требуется ввести с учетом уровня гликемии. Для такого расчета необходима всего 1 минута. Система способна рассчитывать дозы корректирующего болюса. Это «Акку-Чек Комбо». С помощью специального устройства всю информацию можно вывести на персональный компьютер.
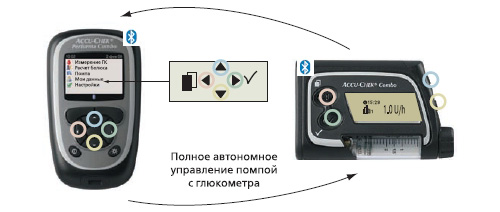
«Акку-Чек Комбо»
Правильно запрограммированные режимы введения инсулина обеспечивают хорошую компенсацию заболевания, минимизируют риски гипо- и гипергликемии при любом уровне физической активности, обеспечивают высокое качество жизни больного с сахарным диабетом 1 типа.
В Росси ведутся работы над комплексом оборудования, который получил название «искусственная панкреас» (искусственная поджелудочная железа). При интеграции инсулиновой помпы с аппаратом, постоянно измеряющим сахар в крови (типа глюкометра постоянного ношения), введение инсулина производится автоматически согласно данным об уровне сахара в крови, передаваемым глюкометром на помпу. Таким образом искусственная поджелудочная максимально точно имитирует работу настоящей поджелудочной железы, обеспечивая предельно физиологичную компенсацию диабета.
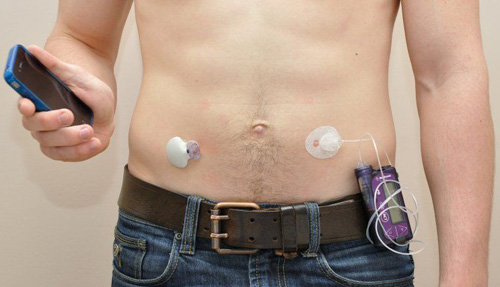
В США продвинулись глубже. По словам ученых из университета Вирджинии, финальные испытания по оценке эффективности и безопасности их искусственной поджелудочной железы начались уже в конце января 2016 года.
“Наша главная цель заключается в создании новой парадигмы лечения диабета: поджелудочная железа не устройство с одной функцией, это адаптация пациента в новую цифровую сеть экосистемы лечения”, – говорит Борис Коватчев, доктор философии, директор UVA Center for Diabetes Technology.
Планируются два испытания, которые будут финансироваться Национальным институтом здравоохранения США. В исследованиях пациенты с сахарным диабетом 1 типа будут использовать искусственную поджелудочную железу, а исследователи оценят, насколько хорошо она контролирует уровень сахара, и какие существуют риски.
В центре платформы поджелудочной – InControl. Это настраиваемый смартфон на современных алгоритмах. Он удаленно связан с измерителем уровня сахара в крови и инсулиновой помпой. Вся эта система связана с сайтом–мониторингом.

