ПОРОКИ РАЗВИТИЯ ВЛАГАЛИЩА И МАТКИ У ДЕВОЧЕК
Пороки развития внутренних половых органов — врождённые нарушения формы и структуры матки и влагалища.
СИНОНИМЫ
Аномалии или мальформации развития влагалища и матки.
КОД ПО МКБ-10
Q51 Врождённые аномалии (пороки развития) тела и шейки матки.
Q52 Другие врождённые аномалии (пороки развития) женских половых органов.
ЭПИДЕМИОЛОГИЯ
Пороки развития женских половых органов составляют 4% среди всех врождённых аномалий развития. Их выявляют у 3,2% женщин репродуктивного возраста. По данным Е.А. Богдановой (2000), среди девочек с гинекологической патологией у 6,5% выявляют аномалии развития влагалища и матки. Пороки развития мочеполовой системы занимают 4е место (9,7%) в структуре всех аномалий развития современного человека. В последние 5 лет отмечено 10кратное увеличение частоты пороков развития половых органов у девочек. Из подобных пороков наиболее часто в подростковом периоде жизни у девочек выявляют атрезию девственной плевы, аплазию нижних отделов влагалища и удвоение влагалища и матки с частичной или полной аплазией одного из влагалищ. У девочек наиболее частыми пороками развития половых органов бывают аплазия матки и влагалища (синдром Рокитанского–Кюстера–Майера) и пороки, приводящие к нарушению оттока менструальной крови при функционирующей матке. Частота аплазии влагалища и матки составляет 1 случай на 4000–5000 новорождённых девочек.
ПРОФИЛАКТИКА
Профилактические мероприятия в настоящее время не разработаны.
СКРИНИНГ
К группе риска по рождению девочек с пороками развития относятся женщины, имеющие профессиональные вредности и вредные привычки (алкоголизм, курение), перенесшие в сроки беременности от 8 до 16 нед вирусные инфекции.
КЛАССИФИКАЦИЯ
В настоящее время существует множество классификаций пороков развития влагалища и матки, основывающихся на различиях эмбриогенеза внутренних половых органов, на результатах рентгенологического исследования, на выделении отдельных клиникоанатомических форм.
В своей практической деятельности гинекологи детского и подросткового возраста наиболее часто используют классификацию Е.А. Богдановой и Г.Н. Алимбаевой (1991), в которой рассматривают пороки, клинически проявляющиеся в пубертатном возрасте (рис. 17-3):
- класс I ― атрезия гимена (варианты строения гимена);
- класс II ― полная или неполная аплазия влагалища и матки:
—полная аплазия матки и влагалища (синдром Рокитанского–Кюстера–Майера–Хаузера);
—полная аплазия влагалища и шейки матки при функционирующей матке;
—полная аплазия влагалища при функционирующей матке;
—частичная аплазия влагалища до средней или верхней трети при функционирующей матке; - класс III ― пороки, связанные с отсутствием слияния или неполным слиянием парных эмбриональных половых протоков:
—полное удвоение матки и влагалища;
—удвоение тела и шейки матки при наличии одного влагалища;
—удвоение тела матки при наличии одной шейки матки и одного влагалища (седловидная матка, двурогая матка, матка с полной или неполной внутренней перегородкой, матка с рудиментарным функционирующим замкнутым рогом); - класс IV ― пороки, связанные с сочетанием удвоения и аплазии парных эмбриональных половых протоков:
—удвоение матки и влагалища с частичной аплазией одного влагалища;
—удвоение матки и влагалища с полной аплазией обоих влагалищ;
—удвоение матки и влагалища с частичной аплазией обоих влагалищ;
—удвоение матки и влагалища с полной аплазией всего протока с одной стороны (однорогая матка).
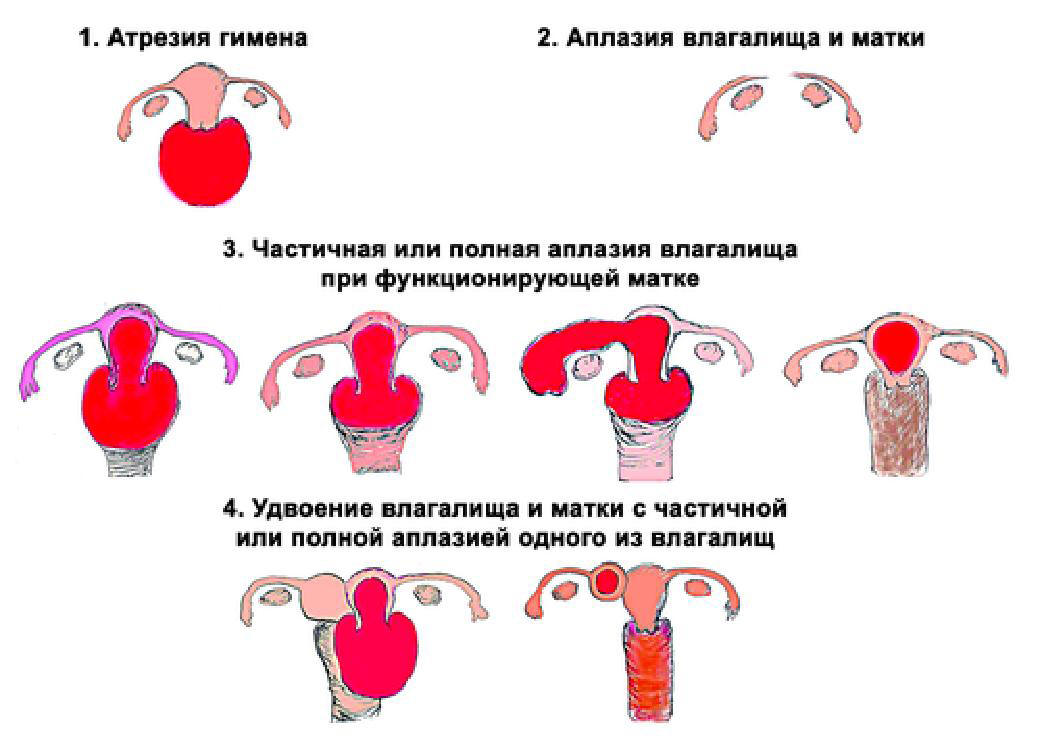
Рис 17-3. Пороки развития влагалища и матки, наиболее часто проявляющиеся в пубертатном возрасте.
1 — атрезия; 2 — аплазия влагалища и матки; 3 — частичная или полная атрезия влагалища; 4 — удвоение влагалища и матки с частичной или полной аплазией одного из влагалищ.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
До настоящего времени не установлено точно, что именно лежит в основе возникновения пороков развития матки и влагалища. Однако несомненна роль наследственных факторов, биологической неполноценности клеток, формирующих половые органы, воздействия вредных физических, химических и биологических агентов.
Возникновение различных форм пороков развития матки и влагалища зависит от патологического влияния тератогенных факторов или реализации наследственной предрасположенности в процессе эмбриогенеза.
Существует несколько теорий отсутствия или лишь частичного слияния парных эмбриональных половых каналов (мюллеровых каналов). В соответствии с одной из них нарушение слияния мюллеровых каналов происходит вследствие транслокации гена, активирующего синтез Мюллерингибирующей субстанции, на Ххромосому, а также вследствие спорадических генных мутаций и воздействия тератогенных факторов. Предполагают также, что к нарушению формирования мюллеровых тяжей может привести замедленная пролиферация эпителия, покрывающего половые гребни со стороны целома. Как известно, развитие внутренних и наружных половых органов по женскому типу связано с генетически обусловленной потерей реакции ткани на андрогены. В связи с этим отсутствие или дефицит рецепторов эстрогенов в клетках мюллеровых протоков может затормозить их формирование, что приводит к таким изменениям, как аплазия матки.
Представляет интерес теория о роли ранней перфорации стенки мочеполового синуса. Давление в просвете влагалища и мюллеровых каналов падает и исчезает одна из причин, приводящих к гибели клеток перегородки между парамезонефральными каналами. Более позднее сближение мюллеровых каналов друг с другом и врастание между ними мезенхимальных кровеносных сосудов приводит к сохранению клеток медиальных стенок каналов и формированию перегородки, двурогой или двойной матки.
Кроме того, сближению и рассасыванию соприкасающихся стенок мюллеровых каналов могут помешать аномалии развития соседних органов: пороки развития мочевой системы (у 60% пациенток) или нарушения костномышечной системы (у 35% пациенток с пороками развития матки и влагалища).
Порокам развития влагалища и матки часто сопутствуют пороки развития мочевыделительной системы, что объясняют общностью эмбриогенеза половой и мочевой систем. В зависимости от вида порока половых органов частота сопут- ствующих пороков мочевыделительной системы составляет от 10 до 100%. Кроме того, развитию определённых видов аномалий половых органов сопутствуют соответствующие аномалии мочевыделительной системы. Так, при удвоении матки и влагалища с частичной аплазией одного из влагалищ в 100% случаев наблюдают аплазию почки на стороне порока развития половых органов.
При отсутствии условий для роста мюллеровых протоков возникает полная аплазия матки и влагалища. При выпадении или замедленном продвижении урогенитального тракта до урогенитального синуса формируется аплазия влагалища при функционирующей матке. При этом протяжённость аплазии обусловлена выраженностью задержки роста протоков. По данным литературы, почти во всех случаях полная аплазия влагалища при наличии матки сочетается с аплазией её шейки и цервикального канала. Иногда у пациенток выявляют 2 рудиментарные матки.
Воздействие факторов, препятствующих рассасыванию стенок мюллеровых каналов, приводит к образованию различных вариантов удвоения матки и влагалища.
СИМПТОМЫ И КЛИНИЧЕСКАЯ КАРТИНА
В пубертатном возрасте у пациенток с аплазией влагалища, матки, атрезией гимена, аплазией всего или части влагалища при функционирующей матке наблюдаются первичная аменорея и (или) болевой синдром.
У девушек с аплазией влагалища и матки характерной жалобой бывает отсутствие менструаций, в дальнейшем ― невозможность половой жизни. В некоторых случаях при наличии функционирующей рудиментарной матки с одной или с обеих сторон в малом тазу могут возникать циклические боли внизу живота.
У пациенток с атрезией девственной плевы в пубертатном возрасте возникают жалобы на циклически повторяющиеся боли, чувство тяжести внизу живота, иногда затруднения при мочеиспускании. В литературе приведено немало примеров нарушения функции соседних органов у девочек с атрезией гимена и образованием гематокольпосов крупных размеров.
Характерной жалобой у пациенток с аплазией части влагалища при функционирующей матке считают наличие циклически повторяющихся (каждые 3–4 нед) болей внизу живота (при гематокольпосе ноющих, при гематометре ― схваткообразных). Также могут возникать рвота, повышение температуры тела, учащённое, болезненное мочеиспускание, нарушение дефекации.
При удвоении влагалища и матки с частичной аплазией одного из влагалищ и добавочным функционирующим рогом матки характерны резко болезненные менструации. При данном виде порока выявляют нарушение оттока менструальной крови из одного из влагалищ, которое частично аплазировано (слепо замкнуто) на уровне его верхней, средней или нижней трети. Пациенток беспокоят ежемесячно повторяющиеся сильнейшие боли внизу живота, которые не купируются ни анальгетиками, ни спазмолитиками. Боли могут доводить пациенток до суицидальных попыток. При образовании свищевого хода между влагалищами пациентки отмечают появление постоянных кровяных или гнойных выделений из половых путей.
При таких видах пороков, как полное удвоение матки и влагалища, двурогая матка, внутриматочная перегородка (полная или неполная), клинические проявления заболевания могут отсутствовать, либо пациентки предъявляют жалобы на болезненные менструации.
Пациентки с рудиментарным замкнутым рогом матки предъявляют жалобы на сильнейшие боли внизу живота, возникающие вскоре после менархе, нарастающие с каждой менструацией, при этом боли не купируются спазмолитиками и анальгетиками. Интенсивность болей и неэффективность терапии приводят к тому, что у пациенток могут появляться суицидальные мысли, а иногда они даже совершают попытки к самоубийству. Рудиментарная матка (не имеющая шейки) может прилегать к основной матке, а также бывает интимно с ней соединена без сообщения полостей этих маток между
собой. В данной ситуации при наличии функционирующего эндометрия возникает нарушение оттока менструальной крови из полости рудиментарной матки (рога). Кровь, скапливаясь в матке, приводит к образованию гематометры и гематосальпинкса на стороне рога.
ДИАГНОСТИКА
Поэтапная диагностика включает в себя тщательное изучение анамнеза, гинекологический осмотр (вагиноскопия и ректоабдоминальное исследование), УЗИ и МРТ органов малого таза и почек, гистероскопия и лапароскопия.
АНАМНЕЗ
Диагностика пороков развития матки и влагалища представляет значительные трудности. Недостаточное знание врачей этой патологии приводит к тому, что на основании данных клинической картины и гинекологического осмотра при удвоении матки и влагалища с частичной аплазией одного из них нередко ставят ошибочные диагнозы, такие как: киста гарднерова хода, парауретральная киста, паравагинальная киста, забрюшинное образование, опухоль влагалища, опухоль шейки матки, яичника (с явлениями перекрута), дисфункция яичников, острый аппендицит, острый живот, рецидивирующий неспецифический вульвовагинит и т.д.
Среди необоснованных хирургических вмешательств наиболее часто выполняют рассечение «атрезированной» девственной плевы, пункцию и дренирование гематокольпоса, бужирование «стриктуры» влагалища, диагностическую лапаротомию, в лучшем случае лапароскопию, пункцию гематометры, попытки метропластики, удаление придатков матки или тубэктомию, аппендэктомию, попытки удалить «нефункционирующую» почку, резекцию яичников.
ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
При полной аплазии влагалища и матки строение наружных половых органов у пациенток также имеет свои особенности. Наружное отверстие уретры чаще бывает расширено и смещено книзу (может быть принято за отверстие в девственной плеве).
Преддверие влагалища может быть представлено несколькими вариантами строения. Оно может иметь:
- сглаженную поверхность от уретры до прямой кишки;
- вид девственной плевы без углубления в промежности;
- вид девственной плевы с отверстием, через которое определяют слепо заканчивающееся влагалище длиной 1–3 см;
- вид ёмкого, слепо заканчивающегося канала у пациенток, живущих половой жизнью (в результате естественной кольпоэлонгации).
Ректоабдоминальное исследование показывает отсутствие матки в полости малого таза. У пациенток астенического телосложения удаётся пропальпировать один или два мышечных валика.
При атрезии девственной плевы в ряде случаев диагноз ставят у девочек грудного возраста при наличии выбухания тканей промежности в области расположения девственной плевы в результате образования мукокольпоса.
Однако в основном клиническую симптоматику выявляют в пубертатном возрасте. При гинекологическом осмотре можно обнаружить выбухание неперфорированного гимена, просвечивание тёмного содержимого. При ректоабдоминальном осмотре в полости малого таза определяют образование туго или мягкоэластической консистенции, на вершине которого пальпируют более плотное образование ― матку.
У пациенток с полной или неполной аплазией влагалища при функционирующей рудиментарной матке при гинекологическом осмотре отмечают отсутствие влагалища или наличие только его нижней части на небольшом протяжении. При ректоабдоминальном исследовании в малом тазу пальпируют малоподвижное шаровидное образование, чувствительное при пальпации и попытках смещения (матку). Шейка матки не определяется. В области придатков нередко обнаруживают образования ретортообразной формы (гематосальпинксы).
У девушек с аплазией влагалища при полноценной функционирующей матке при ректоабдоминальном исследовании на расстоянии от 2 до 8 см от ануса (в зависимости от уровня аплазии влагалища) выявляют образование тугоэластической консистенции (гематокольпос), которое может выходить за пределы малого таза. Такое образование определяют и при пальпации живота. При этом, чем ниже находится уровень аплазированной части влагалища, тем больших размеров может достигать гематокольпос. Вместе с тем, как было отмечено выше, позже возникает гематометра, и, следовательно, болевой синдром бывает менее выражен. На вершине гематокольпоса пальпируют более плотное образование (матку), которое может быть увеличено в размерах (гематометра). В области придатков иногда определяют образования ретортообразной формы (гематосальпинксы).
При наличии рудиментарного замкнутого рога матки визуально определяют одно влагалище и одну шейку матки, однако при ректоабдоминальном исследовании рядом с маткой пальпируют небольшое болезненное образование, увеличивающееся во время менструации, на его стороне ― гематосальпинкс. Отличительная особенность данного вида порока: выявление в 100% случаев аплазии почки на стороне рудиментарного рога.
При вагиноскопии у больных с удвоением матки и аплазией одного из влагалищ визуализируют одно влагалище, одну шейку матки, выпячивание латеральной или верхнелатеральной стенки влагалища. При значительном размере выпячивания шейка матки может быть недоступна для осмотра. При ректоабдоминальном исследовании в малом тазу определяют опухолевидное образование тугоэластической консистенции, неподвижное, малоболезненное, нижний полюс которого расположен на 2–6 см выше ануса (в зависимости от уровня аплазии влагалища), верхний иногда доходит до пупочной области. Отмечено, что чем ниже уровень аплазии одного из влагалищ (определяют по нижнему полюсу гематокольпоса), тем менее выражен болевой синдром. Это обусловлено большей ёмкостью влагалища при аплазии его нижней трети, более поздним его перерастяжением и образованием гематометры и гематосальпинкса.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
Лабораторные исследования малоинформативны для выявления вида порока развития матки и влагалища, но необходимы для уточнения фоновых состояний и заболеваний, в частности состояния мочевыделительной системы.
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
При УЗИ у пациенток с полной аплазией влагалища и матки в малом тазу матка вообще отсутствует, или её определяют в виде одного или двух мышечных валиков. Яичники по своим размерам чаще соответствуют возрастной норме и бывают расположены высоко у стенок малого таза. У пациенток с аплазией влагалища при рудиментарной функционирующей матке при УЗИ выявляют отсутствие шейки матки и влагалища, наличие гематосальпинксов. У пациенток с полноценной маткой наблюдают эхографическую картину гематокольпоса и, достаточно часто, гематометры. Они имеют вид эхонегативных образований, заполняющих полость малого таза.
Рудиментарный рог на эхограмме визуализируют как образование округлой формы с гетерогенной внутренней структурой, прилегающее к матке. Вместе с тем при данном виде порока ультразвуковую картину не всегда можно правильно интерпретировать, расценивая её как наличие внутриматочной перегородки, двурогой матки, перекрута кисты яичника, узловой формы аденомиоза и т.д. Высокой диагностической ценностью в этой ситуации обладают МРТ и гистероскопия.
При гистероскопии в полости матки обнаруживают только одно устье маточной трубы. МРТ позволяет определить вид порока с точностью, приближающейся к 100%. Следует отметить, что, несмотря на
высокую диагностическую ценность спиральной КТ, это исследование сопряжено с лучевой нагрузкой на организм, что крайне нежелательно в пубертатном возрасте.
Последним этапом следует считать лапароскопию, которая в современных условиях бывает не только диагностическим, но и лечебным методом.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Дифференциальный диагноз полной аплазии влагалища и матки необходимо проводить с различными вариантами задержки полового развития, прежде всего яичникового генеза (дисгенезия гонад, СТФ). При этом необходимо помнить, что для пациенток с аплазией влагалища и матки характерно наличие нормального женского кариотипа (46, ХХ) и уровня полового хроматина, женского фенотипа (нормальное развитие молочных желёз, оволосение и развитие наружных половых органов по женскому типу).
Дифференциальный диагноз пороков, связанных с нарушением оттока менструальной крови, следует проводить с аденомиозом (эндометриозом матки), функциональной дисменореей и острым ВЗОМТ.
ПОКАЗАНИЯ К КОНСУЛЬТАЦИИ ДРУГИХ СПЕЦИАЛИСТОВ
При выявлении патологии почек и мочевыделительной системы необходима консультации уролога или нефролога.
ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА
Синдром Рокитанского–Кюстера.
Удвоение тела матки с удвоением шейки матки и влагалища при замкнутом правом влагалище. Гематокольпос.
Гематометра. Гематосальпинкс. Аплазия правой почки.
Двурогая матка.
Однорогая матка.
Девственная плева, полностью закрывающая вход во влагалище.
ЛЕЧЕНИЕ ПОРОКОВ РАЗВИТИЯ У ДЕВОЧЕК
ЦЕЛИ ЛЕЧЕНИЯ
У пациенток с аплазией влагалища и матки или с нарушением оттока менструальной крови необходимо создание искусственного влагалища.
ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ
Болевой синдром или хирургическая коррекция порока развития матки и влагалища.
НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
У пациенток с аплазией влагалища и матки может быть применён так называемый бескровный кольпопоэз с использованием кольпоэлонгаторов. При проведении кольпоэлонгации по Шерстнёву искусственное влагалище формируют путём вытяжения слизистой оболочки преддверия вагины и углубления имеющейся или образовавшейся в ходе процедуры «ямки» в области вульвы с помощью протектора (кольпоэлонгатора). Степень давления аппарата на ткани пациентка регулирует специальным винтом с учётом собственных ощущений. Процедуру пациентка проводит самостоятельно под наблюдением медицинского персонала.
Данная методика была усовершенствована Е.В. Уваровой в отделении гинекологии детского и юношеского возраста ГУ НЦАГиП РАМН. В настоящее время процедуру проводят с одновременным использованием крема овестин © и геля контрактубекс © для улучшения растяжимости тканей преддверия влагалища. Неоспоримыми преимуществами кольпоэлонгации считают консервативность метода, а также отсутствие необходимости начинать половую жизнь сразу после её прекращения.
Продолжительность первой процедуры составляет в среднем 20 мин. В последующем время увеличивают до 30–40 мин. Один курс кольпоэлонгации включает в себя около 15–20 процедур, начиная от одной с переходом через 1–2 дня на две процедуры в день. Обычно проводят от 1 до 3 курсов кольпоэлонгации с интервалом около 2 мес.
В подавляющем большинстве наблюдений у пациенток с аплазией влагалища и матки при проведении кольпоэлонгации удаётся достигнуть положительного эффекта (образование растяжимой неовагины, пропускающей 2 поперечных пальца на глубину не менее 10 см). При неэффективности консервативного лечения показано проведение операции кольпопоэза из тазовой брюшины.
МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
При пороках развития матки и влагалища не используют.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ
У больных с аплазией влагалища и матки применяют хирургический кольпопоэз.
Первые сообщения о попытках проведения этой операции относят к началу XIX века, когда Dupuitren в 1817 г. попытался создать острым и тупым путём канал в ректовезикальной клетчатке. До внедрения в медицину эндоскопических технологий операция кольпопоэза сопровождалась исключительно высоким риском интра и послеоперационных осложнений.
Для предупреждения зарастания созданного ректоуретрального отверстия пытались выполнять его длительную тампонаду и дилатацию, вводить в созданный тоннель между мочевым пузырём и прямой кишкой протезы (расширители Гегара из серебра и нержавеющей стали). Однако проведение этих процедур было крайне болезненным для пациенток и недостаточно эффективным. Позднее выполняли многочисленные варианты кольпопоэза с пересаживанием кожных лоскутов в созданный тоннель. После проведения подобных операций нередко происходило рубцовое сморщивание неовлагалища, а также некроз имплантированных кожных лоскутов.
В.Ф. Снегирёв в 1892 г. выполнил операцию кольпопоэза из прямой кишки, которая не нашла широкого применения ввиду большой технической сложности, высокой частоты интра и послеоперационных осложнений (образование ректовагинальных и параректальных свищей, стриктур прямой кишки). Позднее были предложены методики кольпопоэза из тонкой и толстой кишки.
До настоящего времени некоторые хирурги применяют операцию сигмоидального кольпопоэза. К её преимуществам относят возможность выполнения этого хирургического вмешательства задолго до начала половой жизни при выявлении порока в детском возрасте. Следует отметить, что негативными сторонами этого вида кольпопоэза считают его крайнюю травматичность (необходимость выполнения чревосечения, выделения и низведения участка сигмовидной кишки), возникновение у большого числа оперированных больных выпадения стенок неовлагалища, осложнений воспалительного характера, вплоть до перитонита, абсцессов и кишечной непроходимости, рубцового сужения входа во влагалище.
Следствием этого может быть отказ от половой жизни. Психотравмирующей ситуацией для больных бывают выделения из половых путей с характерным кишечным запахом и частое выпадение влагалища в процессе полового акта. Данный метод представляет собой лишь исторический интерес.
В современных условиях «золотым стандартом» хирургического кольпопоэза у больных с аплазией влагалища и матки считают кольпопоэз из тазовой брюшины с лапароскопическим ассистированием. В 1984 г. Н.Д. Селезнёва и её коллеги впервые предложили кольпопоэз из тазовой брюшины с лапароскопическим ассистированием, используя принцип «светящегося окна», методика которого была усовершенствована в 1992 г. Л.В. Адамян.
Это оперативное вмешательство проводят две бригады хирургов: одна выполняет эндоскопические этапы, вторая ― промежностный. Под эндотрахеальным наркозом производят диагностическую лапароскопию, во время которой оценивают состояние органов малого таза, подвижность брюшины пузырнопрямокишечного углубления, обращают внимание на количество и расположение мышечных валиков.
Вторая бригада хирургов приступает к промежностному этапу операции: кожу промежности рассекают по нижнему краю малых половых губ на расстоянии 3–3,5 см в поперечном направлении между прямой кишкой и мочевым пузырем на уровне задней спайки. Острым и преимущественно тупым путём создают канал в строго горизонтальном направлении, не меняя угол. Это самый ответственный этап операции в связи с возможностью ранения мочевого пузыря и прямой кишки. Канал формируют до тазовой брюшины.
Следующий ответственный этап операции ― идентификация брюшины. Его осуществляют с помощью лапароскопа путём подсвечивания (диафаноскопии) париетальной брюшины со стороны брюшной полости и подведения её мягкими щипцами или манипулятором. Брюшину захватывают в тоннеле зажимами и рассекают ножницами. Края разреза брюшины низводят и подшивают отдельными викриловыми швами к краям кожного разреза, формируя вход во влагалище.
Последний этап операции ― формирование купола неовлагалища осуществляют лапароскопически путём наложения кисетных швов на брюшину мочевого пузыря, мышечных валиков (рудиментов матки) и брюшину боковых стенок малого таза и сигмовидной кишки. Место для создания купола неовлагалища обычно выбирают на расстоянии 10–12 см от кожного разреза промежности.
На 1–2 дня в неовлагалище вводят марлевый тампон с вазелиновым маслом или левомеколем©. Начало половой жизни возможно спустя 3–4 нед после операции, причём регулярные половые акты или искусственное бужирование в целях сохранения просвета неовлагалища считают обязательным условием предотвращения слипания его стенок.
Отдалённые результаты показали, что практически все пациентки удовлетворены половой жизнью. При гинекологическом осмотре видимая граница между преддверием влагалища и созданным неовлагалищем отсутствует, длина (11–12 см), растяжимость и ёмкость влагалища вполне достаточны. Отмечают умеренную складчатость влагалища и незначительное количество слизистого отделяемого из него.
Следует отметить, что при наличии неполноценных рудиментарных, но функционирующих маток и болевого синдрома, обусловленного, как правило, эндометриозом (по данным МРТ и последующего гистологического исследования), одновременно с выполнением кольпопоэза из тазовой брюшины проводят удаление эндометриоидных очагов. Удаление функционирующих мышечных тяжей (тяжа) возможно при выраженном болевом синдроме у пациенток юного возраста без проведения кольпопоэза. Кольпопоэз выполняют на втором этапе лечения: хирургический (из тазовой брюшины перед началом половой жизни) или консервативный (кольпоэлонгация по Шерстнёву).
Аналогичную тактику лечения считают единственно обоснованным методом коррекции аплазии влагалища у пациенток с рудиментарной функционирующей маткой. Для выбора метода хирургической коррекции необходимо иметь чёткое представление об анатомической и функциональной полноценности матки. Функционирующую матку с аплазией шейки или цервикального канала считают рудиментарным, недоразвитым органом, неспособным в полной мере осуществлять свою репродуктивную функцию. В этом случае нет необходимости любой ценой сохранять такую матку. Все попытки сохранения органа и создания соустья между маткой и преддверием влагалища с помощью проведения сигмоидального или брюшинного кольпопоэза не увенчались успехом по причине развития тяжёлых послеоперационных инфекционных осложнений, потребовавших повторных операций. В современных условиях экстирпацию функционирующей рудиментарной матки при аплазии влагалища можно выполнять лапароскопическим доступом.
Этапы экстирпации функционирующей рудиментарной матки лапароскопическим доступом:
- диагностическая лапароскопия (ревизия малого таза, гистеротомия, вскрытие и опорожнение гематометры, ретроградная гистероскопия, подтверждающая отсутствие продолжения полости матки в просвет цервикального канала);
- создание канала до функционирующей рудиментарной матки и тазовой брюшины промежностным доступом;
- экстирпация функционирующей рудиментарной матки лапароскопическим доступом (пересечение маточных связок, маточных труб, собственных связок яичника, вскрытие пузырноматочной складки, пересечение маточных сосудов, отсечение матки);
- кольпопоэз из тазовой брюшины пациенткам, готовым к началу половой жизни (пациенткам, не планирующим сексуальных контактов, после операции и заживления швов можно проводить кольпоэлонгацию).
Следует обратить внимание на то, что у определённого числа оперированных пациенток с аплазией влагалища и рудиментарной маткой при гистологическом исследовании удалённого органа обнаруживают нефункционирующий эндометрий и в толще рудиментарной матки выявляют аденомиоз и многочисленные эндометриоидные гетеротопии, что, повидимому, и бывает причиной выраженного болевого синдрома.
К сожалению, девочкам при аплазии влагалища (частичной или полной) и функционирующей матке с симптомами «острого живота» часто ставят неправильный диагноз (острый аппендицит) и выполняют неадекватные хирургические вмешательства (аппендоэктомию, диагностическую лапаротомию или лапароскопию, удаление или резекцию придатков матки, ошибочное и вредоносное рассечение кажущейся «атрезированной» девственной плевы и т.д.). Проведение хирургических вмешательств в объёме пункции и дренирования гематокольпоса, в том числе с последующим бужированием аплазированной части влагалища, считают недопустимыми вмешательствами. Они не только не устраняют причину заболевания, но и затрудняют в дальнейшем проведение его адекватной коррекции в связи с развитием инфекционного процесса в брюшной полости (пиокольпос, пиометра и т.д.) и рубцовой деформации влагалища.
В настоящее время оптимальным способом коррекции неполной аплазии влагалища при функционирующей матке считают проведение вагинопластики методом скользящих лоскутов. С целью снижения риска развития осложнений, связанных с операцией, объективной оценки состояния матки и придатков, проведения в случае необходимости коррекции сопутствующей гинекологической патологии вагинопластику желательно проводить с лапароскопическим ассистированием.
Кроме того, создание пневмоперитонеума способствует смещению нижнего края гематокольпоса книзу, что даже при недостаточном его наполнении значительно облегчает выполнение операции.
Этапы вагинопластики методом скользящих лоскутов:
- крестообразно рассекают вульву и мобилизируют лоскуты на протяжении 2–3 см;
- создают тоннель в ретровагинальной клетчатке до нижнего полюса гематокольпоса. Данный этап операции наиболее сложный и ответственный в связи с риском ранения мочевого пузыря и прямой кишки. Степень риска зависит от уровня расположения аплазированной части влагалища;
- мобилизируют нижний полюс гематокольпоса на протяжении 2–3 см из подлежащих тканей;
- делают Хобразный разрез нижнего полюса гематокольпоса (под углом 45° по отношению к прямому крестообразному разрезу);
- пунктируют и опорожняют гематокольпос, промывают влагалище раствором антисептика, визуализируют шейку матки;
- соединяют края вульвы и нижнего края опорожнённого гематокольпоса по типу «клин в паз» (по принципу «зубцов шестерёнки»).
После операции во влагалище вводят пропитанный вазелиновым маслом рыхлый тампон с последующей ежедневной санацией влагалища и повторным введением тампона в течение 2–3 суток.
При наличии функционирующего замкнутого рога матки производят удаление рудиментарной матки и гематосальпинкса из лапароскопического доступа. Для уменьшения травматизации основной матки в тех ситуациях, когда рудиментарная матка интимно связана с основной, Л.В. Адамян и М.А. Стрижаковой (2003) был разработан метод хирургической коррекции замкнутого функционирующего рога, расположенного в толще основной матки. Метод заключается в проведении лапароскопии, ретроградной гистерорезектоскопии и резекции эндометрия замкнутого функционирующего рога матки.
Хирургическое лечение при удвоении матки и влагалища с частичной аплазией одного из них состоит в рассечении стенки замкнутого влагалища и создании сообщения между ним и функционирующим влагалищем под лапароскопическим контролем:
- влагалищный этап:
—вскрытие гематокольпоса;
—опорожнение гематокольпоса;
—промывание влагалища раствором антисептика;
—иссечение замкнутой стенки влагалища (создание «овального окна» размером 2 смx2,5 см); - лапароскопический этап:
—уточнение взаиморасположения маток, состояния яичников, маточных труб;
—контроль опорожнения гематокольпоса;
—опорожнения гематосальпинкса;
—выявление и коагуляция очагов эндометриоза;
—санирование брюшной полости.
У девочек с атрезией девственной плевы под местной анестезией производят Хобразное её рассечение и опорожнение гематокольпоса.
ПРИМЕРНЫЕ СРОКИ НЕТРУДОСПОСОБНОСТИ
Заболевание не вызывает стойкой нетрудоспособности. Возможные сроки нетрудоспособности от 10 до 30 дней могут быть обусловлены темпами реконвалесценции после необходимых оперативных вмешательств.
ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ
У пациенток с аплазией влагалища и матки при отсутствии постоянного сексуального партнёра целесообразно периодическое повторение курсов кольпоэлонгации (по 2–3 раза в год) в целях профилактики стриктуры неовлагалища после хирургического кольпопоэза. После хирургической коррекции влагалища и матки у больных с аплазией влагалища при функционирующей матке показано диспансерное наблюдение 1 раз в 6 мес до возраста 18 лет в целях своевременной диагностики рубцовых изменений влагалища.
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТКИ
Отсутствие самостоятельных менструаций в возрасте 15 лет и старше, наличие циклических, нарастающих по интенсивности болей внизу живота с менархе считают показанием для консультации у гинеколога детского и подросткового возраста для своевременного выявления порока развития матки и влагалища. При выраженной болезненности при первом
половом контакте или полной невозможности половой жизни следует прекратить попытки сексуальных сношений, чтобы избежать проникающих калечащих разрывов промежности и уретры при аплазии влагалища.
ПРОГНОЗ
У пациенток, своевременно обратившихся к гинекологу в квалифицированное, оснащённое современной высокоточной диагностической и хирургической аппаратурой учреждение, прогноз течения заболевания благоприятный. Пациенток с аплазией влагалища и матки в условиях развития методов вспомогательной репродукции не считают абсолютно бесплодными, поскольку они имеют возможность воспользоваться услугами суррогатных матерей по программе ЭКО и ПЭ.
СПИСОК ЛИТЕРАТУРЫ
Адамян Л.В., Богданова Е.А. Оперативная гинекология детей и подростков / Л.В. Адамян, Е.А Богданова. — М.: ЭликсКом,2004. — 206 с.
Адамян Л.В. Пороки развития матки и влагалища / Л.В. Адамян, В.И. Кулаков, А.З. Хашукоева. — М.: Медицина, 1998. —320 с.
Адамян Л.В. Аномалии мочеполовой системы — этапы эмбриогенеза / Л.В. Адамян, З.Н. Макиян // Эндоскопия и альтернативные подходы в хирургическом лечении женских болезней. — М., 2001.
Богданова Е.А. Гинекология детей и подростков / Е.А. Богданова. — М.: МИА, 2000. — 332 с.
Кулаков В.И. Клиническое значение применения магнитнорезонансной томографии у девочек с пороками развития половых органов / В.И. Кулаков и др.; Под ред. А.Н. Стрижакова // Проблемы акушерства, гинекологии и перинатологии: сб. науч. тр.— М., 2002. — С. 112–118.

